Росздравнадзор в 2017 году: контроль и оптимизация, взаимодействие и диалог Свежий номер. Оптимизация в медицине в 2017 году
контроль и оптимизация, взаимодействие и диалог — Кто есть Кто в медицине
С приветственным словом к присутствующим обратился заместитель министра здравоохранения РФ Сергей Краевой. «Президент России В.В. Путин считает развитие здравоохранения одним из важнейших направлений деятельности государства. Поставлена амбициозная задача: войти к концу десятилетия в клуб «80 плюс». Причём предполагается увеличение именно периода активной, здоровой жизни. А это возможно только в случае доступности качественной и эффективной медицинской помощи всем гражданам страны при надлежащем контроле со стороны Росздравнадзора. Здесь нельзя ничего ни приуменьшить, ни преувеличить — роль службы действительно крайне важна».
Свидетельства эффективной работы
Подтверждением тому стал доклад руководителя Федеральной службы по надзору в сфере здравоохранения Михаила Мурашко, который отметил, что «прошедший год стал ещё одним шагом в направлении улучшения здоровья наших граждан, увеличения продолжительности их жизни. Показатель общей смертности снизился на 3,5 %; младенческой — на 9,3 %».
Он напомнил, что в 2017 году Росздравнадзор осуществил «переход от всеобъемлющего контроля (надзора) к дифференцированному планированию проверок в зависимости от уровня риска причинения вреда жизни и здоровью граждан. На протяжении всего года на постоянной основе проводилась работа по сокращению и актуализации обязательных требований». Впервые за пять лет наблюдается снижение количества контрольных мероприятий при одновременном увеличении продолжительности жизни и снижении смертности», — подчеркнул он.
«В отчётном периоде, — проинформировал руководитель Росздравнадзора, — организацией проведено 26 516 проверок, из них 864 проверки органов государственной власти субъектов Российской Федерации, и 17 721 контрольное мероприятие в отношении юридических лиц и индивидуальных предпринимателей, осуществляющих деятельность в сфере здравоохранения, 7931 проверка соблюдения лицензионных требований при осуществлении лицензируемых видов деятельности. При этом количество проверок, результаты которых были отменены, составило менее двух сотых процента», — подчеркнул Мурашко.
Число выявленных правонарушений составило 52 814, что в 1,04 раза больше, чем в 2016 году, «при этом в отношении одного юридического лица или индивидуального предпринимателя, осуществляющего деятельность в сфере здравоохранения, выявлялось свыше пяти правонарушений одновременно». «По результатам всех контрольных мероприятий юридические лица и индивидуальные предприниматели, органы исполнительной власти по фактам допущенных правонарушений оштрафованы на общую сумму свыше 269 миллионов рублей, перечислено в бюджет свыше 211 миллионов рублей (79 %). За последние три года сумма назначенных административных штрафов возросла в четыре раза», — сообщил он.
Докладчик особо отметил, что Росздравнадзором впервые реализовано право выдачи предостережений (всего 1748) юридическим лицам и индивидуальным предпринимателям в целях защиты прав граждан при одновременном снижении административного давления на бизнес. Из 17 721 контрольного мероприятия юридических лиц и индивидуальных предпринимателей плановые проверки составили 4284 (24 %), внеплановые — 13 437 (76 %).
Одним из главных приоритетов службы, уверен Мурашко, является повышение уровня безопасности в сфере здравоохранения. В 2017 году усилиями сотрудников ведомства «обеспечен контроль за уничтожением изъятых 3785 076 упаковок недоброкачественных и фальсифицированных лекарственных средств; ограничено обращение 1215 310 единиц недоброкачественных, фальсифицированных и контрафактных медицинских изделий.
В рамках государственного контроля качества и безопасности медицинской деятельности и соблюдения прав граждан на получение бесплатной медицинской помощи «проверена деятельность 8565 юридических лиц и индивидуальных предпринимателей, в том числе в форме неплановых проверок — 6202. В работе 3034 медицинских организаций (35,4 % от числа проверенных) выявлено 4571 нарушение прав граждан в сфере охраны здоровья». Руководитель Росздравнадзора констатировал, что «лидируют нарушения в части доступности и качества медицинской помощи (2241 случай) и медицинского вмешательства без получения добровольного информированного согласия пациента (1217 случаев)». Также выявлено 480 случаев нарушения государственных гарантий в части предоставления бесплатной медицинской помощи и 479 случаев отказа в оказании медицинской помощи, что, по мнению Мурашко, «является вопиющим фактом».
Руководитель привёл данные о том, что в 2017 году Росздравнадзором всего перераспределено 304 единицы не введённого в эксплуатацию и простаивающего медицинского оборудования в 38 регионах.
Далее докладчик остановился на деятельности ведомства в области государственного контроля (надзора) в сфере обращения лекарственных средств. «Обеспечена проверка качества 33 164 образцов лекарственных средств (12 % от количества серий, поступивших в обращение в 2017 году). Обеспечен контроль за изъятием из обращения и уничтожением 3785 076 упаковок недоброкачественных и фальсифицированных лекарственных средств (2016 год — 7243 018 упаковок).
В целях реализации пункта приоритетного проекта «Лекарства. Качество и безопасность» на территории Российской Федерации с 1 февраля 2017 года по 31 декабря 2018 года проводится эксперимент по маркировке контрольными (идентификационными) знаками и мониторингу за оборотом отдельных видов лекарственных препаратов для медицинского применения. В прошедшем году с использованием маркировки лекарственных препаратов выявлены преступления в сфере обращения лекарственных средств на общую сумму около 100 миллионов рублей», — сообщил он.
Касаясь вопроса цены на лекарства из перечня жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП), Михаил Мурашко подчеркнул, что в 2017 году «уровень розничных цен на эти препараты амбулаторного сегмента снизился в целом по Российской Федерации на 1,8 %. Цены на лекарственные препараты, не включённые в перечень ЖНВЛП, за тот же период повысились на 9,3 %. Доля лекарств на отсроченном обеспечении остаётся на уровне прошлого года и составляет 0,01 %».
Руководитель Росздравнадзора отметил, что «по результатам контроля за соблюдением законодательства при осуществлении фармацевтической деятельности (1851 проверка) установлено, что каждая третья организация нарушает требования законодательства, при этом лицензиатами допускается несколько нарушений одновременно. По итогам проверок административные штрафы назначены в 563 случаях на общую сумму более двух миллионов рублей, в судебном порядке аннулировано шесть лицензий».
По словам Мурашко, «более пяти тысяч проверок предпринято Росздравнадзором в отношении юридических лиц и индивидуальных предпринимателей, осуществляющих производство, реализацию и эксплуатацию (применение) медицинских изделий, по фактам выявленных нарушений выдано 3104 предписания и возбуждено 2181 дело об административных правонарушениях. Сумма наложенных штрафов составила более 19 миллионов рублей, процент взысканных штрафов составил 78,9. По признакам преступлений в сфере обращения медицинских изделий в правоохранительные органы направлено 21 сообщение. В ходе контрольных мероприятий ограничено обращение 1215 310 единиц медицинских изделий, не соответствующих установленным требованиям. По результатам проведённых испытаний и экспертиз образцов медицинских изделий в 89,5 % случаев выявлено несоответствие установленным требованиям качества, безопасности (в 2016 году — 83,9 %)», — отметил он.
В области лицензирования Росздравнадзором, согласно данным руководителя службы, «проведено 5497 проверок юридических лиц и индивидуальных предпринимателей по соблюдению лицензионных требований при осуществлении медицинской деятельности, административные наказания по фактам выявленных нарушений применены по результатам 1831 проверки (33 % от общего количества проведённых проверок, по итогам которых выявлены правонарушения). По заявлениям Росздравнадзора судами приняты решения о назначении административных штрафов на сумму около 69 миллионов рублей, 27 лицензиатам за допущенные нарушения было приостановлено действие лицензии». Михаил Мурашко особо подчеркнул, что за прошедший период случаев причинения лицензиатами вреда жизни и здоровью граждан, связанных с их деятельностью, выявлено 350, что в три раза больше, чем в 2016 году.
«В 2017 году в Федеральную службу по надзору в сфере здравоохранения поступило и было рассмотрено 79 585 обращений граждан, — сообщил докладчик. — Из них поступивших в центральный аппарат — 31 336, в территориальные органы Росздравнадзора по субъектам Российской Федерации — 48 249. При подтверждении изложенных заявителями фактов после вмешательства сотрудников ведомства «в 44 % случаев пациенты были обеспечены необходимой медицинской помощью и лекарственными препаратами за счёт бюджетных средств в период рассмотрения обращения».
Можно утверждать, резюмировал Михаил Мурашко, что «задачи, поставленные перед ведомством и закреплённые в решении коллегии по итогам работы Росздравнадзора и подведомственных бюджетных учреждений, в 2017 году полностью исполнены. Целевые индикаторы и показатели государственной программы Российской Федерации «Развитие здравоохранения», установленные на 2017 год, Росздравнадзором достигнуты. Консолидированная работа центрального аппарата и территориальных органов Росздравнадзора по контролю (надзору) в сфере здравоохранения способствовала в 2017 году снижению общественно опасных последствий, возникающих в результате несоблюдения законодательства подконтрольными объектами. Кроме того, восстановлены права 5687 граждан на получение качественной и безопасной медицинской помощи; защищены права 10 220 человек на получение качественной и безопасной медицинской помощи; 25 473 граждан — на получение качественной лекарственной помощи; 4698 человек — на получение бесплатных лекарственных препаратов; 464 граждан — на получение лекарственных препаратов в целях обезболивания».
Все эти показатели, по мнению докладчика, позволяют сделать вывод об эффективности и результативности контрольной, надзорной и профилактической работы Росздравнадзора в 2017 году и достижении качественно нового уровня защищённости граждан Российской Федерации в получении качественной медицинской и лекарственной помощи.
Михаил Мурашко также поделился планами деятельности ведомства на предстоящий год. «В целях исполнения Перечня поручений по реализации Послания Президента РФ Федеральному Собранию от 1 марта 2018 года, выполнения целей и задач публичной декларации Федеральной службы по надзору в сфере здравоохранения на 2018 год, а также с учётом перехода на новые принципы и форматы государственного контроля и надзора, заложенные в приоритетной программе по реформированию контрольно-надзорной деятельности, ключевыми задачами Росздравнадзора на 2018 год определены:
— улучшение медико-демографических показателей по контролируемым видам деятельности;
— снижение при осуществлении контроля административных и финансовых издержек граждан и организаций, осуществляющих предпринимательскую и иные виды деятельности, связанные с контрольно-надзорной деятельностью Росздравнадзора;
— увеличение доли медицинской продукции, прошедшей экспертизу качества в рамках государственного контроля с учётом развития материально-технической базы лабораторных комплексов Росздравнадзора и применения риско-ориентированного подхода к отбору данной продукции;
— построение системы цифрового контроля и надзора».
Цифровой контроль и оптимизация
«Когда мы говорим про переход на формулу цифрового контроля, — отметил в своём выступлении ответственный за организацию работы Правительственной комиссии по координации деятельности Открытого правительства Михаил Абызов, — это не только решение вопросов маркировки и прослеживаемости лекарственных препаратов, но и выстраивание современных методов и элементов коммуникации с нашими пациентами, гражданами». Он считает необходимым наличие удобного мобильного приложения, позволяющего обратиться со своими проблемами, оценить качество предоставляемых медицинских услуг, в том числе уделить внимание качеству работы страховых компаний. По мнению Абызова, нужно совместно с экспертным сообществом и с пациентами разработать техническое задание к такому приложению. «Мы будем, по сути дела, видеть во всех информационных системах полный цикл движения медикамента, этапы его импорта, реализации конечному потребителю, стыковку на следующем этапе с моделью электронных рецептов — а мы будем к этому двигаться. И это будет сопряжено с электронной картой пациента. Вот такой путь нам предстоит пройти за очень короткое время, к нему нужно готовиться, и здесь необходимо повышать квалификацию специалистов», — уверен спикер.
Абызов также остановился на существующих решениях правительства, позволяющих направлять экономию от оптимизации структуры ведомств на повышение оплаты труда. «Сейчас нужно посмотреть, какие функции можно оптимизировать без ущерба для текущей работы. Это в первую очередь должно коснуться штабных функций: бухгалтерии, юридической поддержки, кадровой службы, которые могли бы быть объединены на федеральном или межрегиональном уровне. Мы провели большую работу, связанную с подготовкой предложений об изменении систем управления в органах госконтроля, включая Росздравнадзор. Надеюсь, что в ближайшее время его руководством будет внесён план работы по оптимизации системы управления в федеральном ведомстве и его территориальных подразделениях. Речь не идёт о каких-либо сокращениях и революционных изменениях, а о совершенствовании бизнес-процессов, избыточной отчётности, бюрократии и информатизации», — подчеркнул он.
Коснувшись вопросов государственного контроля и надзора и контроля, проводимого страховыми компаниями, выступающий выразил недоумение по поводу того, что фактически в России работает двойная система контроля качества оказания медицинских услуг. «При этом ФОМС на эти цели страховым компаниям выделяется около 23–25 миллиардов рублей в год. Система же государственного контроля в сфере здравоохранения казне обходится всего в 900 миллионов, однако ответственность за то, что происходит в здравоохранении, лежит на государственном надзоре», — пояснил он. Следовательно, считает Абызов, необходимо «поставить вопрос перераспределения средств: чтобы можно было с ОМС разделить эти деньги и направлять на финансирование органов государственного контроля в сфере здравоохранения или же не изменять этот баланс и нацелить функции государственного контроля на качество реализации страховыми компаниями их функций». И тогда — «обеспечить соответствующие полномочия, доступность информации о деятельности страховых компаний и медучреждений в части отчётности. Сделать предоставление медицинской услуги более прозрачным».
Спикер также обратился к представителям ведомства с просьбой в ближайший год провести аудит всей ведомственной статистики по линии здоровья. «По основным направлениям реформы контрольно-надзорной деятельности Росздравнадзор сегодня является одним из лидеров. Результаты федерального надзора во многом являются итогом деятельности территориальных органов, без подпитки «с земли» это всё будет неэффективно. Но основная нагрузка по реализации задач, связанных с изменениями в государственном надзоре, будет лежать на территориальных органах, и на 90 % будет зависеть от результатов их работы», — подчеркнул он.
Михаил Абызов уверен, что «только за счёт профилактических мероприятий можно разобрать лучшие практики, типовые ошибки, выработать свои подходы по инструментам предупреждения нарушений обязательных требований. Профилактика должна проводиться каждый день в режиме регулярной работы территориальных подразделений. Проектный комитет на этой неделе одобрил новую версию стандарта профилактики для надзорных органов, с учётом которого теперь будут пересматриваться ведомственные планы по профилактике», — заключил он.
Взаимодействие и диалог
Хорошую работу ведомства по профилактике отметил председатель Общественного совета при Росздравнадзоре Фёдор Семёнов. Росздравнадзор — «наиболее эффективная служба в системе здравоохранения РФ. Очень важно, что она теперь несёт образовательную и просветительскую нагрузку, предупреждая проверяемых о возможных нарушениях. Риско-ориентированная модель даже небольшому коллективу в полторы тысячи человек позволяет проделывать огромную работу».
«Взаимодействие с органами власти у Союза пациентов улучшилось, — считает председатель Совета общественных организаций по защите прав пациентов при Росздравнадзоре Ян Власов. — Однако те усилия, которые сейчас предпринимают наши коллеги из Службы и общественных объединений, хоть и значительны, но недостаточны. Надо доходить до каждого пациента, до каждого лечебного учреждения».
Депутат ГД ФС РФ, член Комитета по охране здоровья Александр Петров сообщил, что Государственная дума не поддерживает законопроект по продаже лекарств в супермаркетах. «У нас достаточно аптек, которые имеют возможность их продавать, у нас нет жалоб населения о том, что они не могут дойти до аптеки. Решение проблемы по дистанционной продаже снимет окончательно этот вопрос», — сказал он, пояснив, что законопроект о дистанционной продаже лекарств Дума одобрила, но пока не закончена дискуссия о рецептурных препаратах.
По мнению исполнительного вице-президента, председателя Комиссии Российского союза промышленников и предпринимателей (РСПП) по индустрии здоровья Виктора Черепова, необходимо продолжение диалога ведомства и бизнес-сообщества, активное взаимодействие РСПП с Росздравнадзором, в том числе в рамках работы Комиссии РСПП по индустрии здоровья и Комиссии РСПП по фармацевтической и медицинской промышленности. В рамках коллегии В. Черепов был награждён Почётной грамотой Росздравнадзора за значительный вклад в развитие взаимодействия и сотрудничества.
По итогам мероприятия принят проект решения заседания коллегии.
ktovmedicine.ru
Какая будет реформа здравоохранения в России 2017
Меню- Бизнес
- Инвестирование
- Кредитование
- Недвижимость
- Новости
- Количество рабочих дней в 2018 г...
- Свежий прогноз по доллару на 201...
- Цена на межевой план с 1 января ...
- Какие изменения при перечислении...
- Минимальный прожиточный минимум ...
- Какая пенсия по потере кормильца...
- Последние новости о компенсации ...
- Базовая пенсия в России в 2018 г...
superbigmoney.ru
Оптимизация здравоохранения приведет к сокращению числа больниц до уровня царской России, предсказали эксперты
Оптимизация здравоохранения приведет к сокращению числа больниц до уровня царской России, предсказали эксперты Global Look PressОптимизация здравоохранения в России уже привела к массовому закрытию больниц и падению качества медицинской помощи, а в ближайшие годы страна по количеству больниц может достигнуть уровня Российской империи в 1913 году, сообщает РБК со ссылкой на мнение экспертов Центра экономических и политических реформ (ЦЭПР).
В 2000-2015 годах количество больниц в России сократилось вдвое - с 10,7 тысячи до 5,4 тысячи, подсчитали специалисты ЦЭПР на основании данных Росстата. В своем докладе "Здравоохранение. Оптимизация российской системы здравоохранения в действии" они отмечают: если закрывать больницы продолжат такими темпами, то к 2021-2022 годам в стране их останется лишь около трех тысяч.
Вслед за больницами за последние 15 лет в стране сократилось и количество больничных коек - в среднем на 27,5%, до 1,2 миллиона, подсчитали в ЦЭПР. В сельской местности сокращение мест в больницах составило почти 40%. Эти данные подтверждает директор фонда независимого мониторинга "Здоровье" Эдуард Гаврилов, по словам которого только с 2013 года мест в больницах стало меньше на 100 тысяч коек, отмечает агентство.
В своем докладе ЦЭПР ссылается и на результаты проверки оптимизации здравоохранения Счетной палатой, по итогам которой эксперты пришли к выводу, что реформа здравоохранения привела к снижению доступности медицинских услуг. Как отмечают в ЦЭПРе, за 2000-2015 годы увеличилась заболеваемость населения: осложнения при беременности и родах увеличились на 39,1%, выявленные новообразования - на 35,7%, заболевания системы кровообращения - на 82,5%, сообщается в публикации.
В 2014 году в России была запущена масштабная реформа здравоохранения, которая вызвала шквал критики со стороны медицинского сообщества. К волне протестов привели массовые сокращения медиков в рамках реформы, ликвидация некоторых больниц и отделений, их непродуманные слияния.
В сентябре 2015 года на форуме пропутинского Общероссийского народного фронта (ОНФ) "За качественную и доступную медицину!" с участием президента "фронтовики" рассказали Владимиру Путину о критичной ситуации в этой сфере и предложили приостановить реформу здравоохранения, но тот отказался это сделать.
www.newsru.com
В 2017 году пациенты будут чаще платить за лечение из своего кармана – журнал Vademecum
Аналитические компании KPMG и BusinesStat одновременно зафиксировали смещение пациентов из системы обязательного медицинского страхования в сегмент коммерческих медуслуг, как легальных, так и «теневых». Снижение доступности медпомощи, оказываемой за счет ОМС, а также отсутствие роста расходов работодателей на ДМС обещают в ближайшие два года устойчивое увеличение платежей за медуслуги из своего кармана в частных клиниках и платных отделениях государственных больниц – в среднем на 5,9% ежегодно.
По оценкам BusinesStat, в 2016 году натуральный объем российского рынка медуслуг сократился на 2,5% и составил 1,5 млрд приемов. Отрицательная динамика вызвана следующими встречными тенденциями: из-за снижения доступности медпомощи за счет ОМС из-за оптимизации государственного здравоохранения и сокращения наполнения корпоративных программ ДМС пациентам все чаще приходится самостоятельно платить за медуслуги, но из-за снижения реальных доходов не все могут себе это позволить. Именно поэтому пациенты все чаще пользуются так называемыми теневыми платежами (врачу в карман) или лечатся самостоятельно.
В денежном выражении объем рынка вырос на 4,7% (по сравнению с аналогичным показателем 2015 года) и достиг 2,2 трлн рублей, как раз за счет роста расходов россиян на медуслуги в легальном и «теневом» секторах. «При этом в секторе теневой медицины заметный вклад в рост стоимостного объема внесло увеличение числа медицинских приемов. Это означает, что, пока спрос на большинство товаров и услуг не восстановится, неофициальные платежи врачам «лично в руки» будут востребованы», – отмечают аналитики BusinesStat.
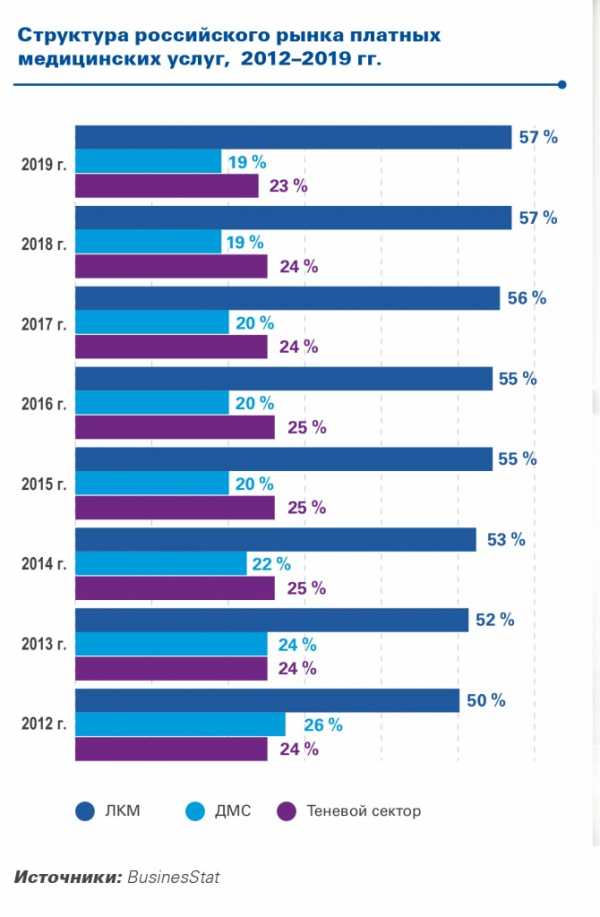
Их коллеги из KPMG считают, что по тем же причинам сохранится и тенденция притока новых пациентов в сегмент легальной коммерческой медицины (включает услуги частных клиник и коммерческих отделений государственных больниц) «преимущественно в нижнем ценовом сегменте». Ежегодный рост личных расходов пациентов на медицину из своего кармана прогнозируется на уровне 5,9%, а доля этих расходов в сегменте легальной коммерческой медицины к 2019 году достигнет 57% в структуре всех платных медуслуг (ОМС, ДМС, легальная и теневая коммерческая медицина). «Темпы роста этого сегмента в 2016 году уже превысили аналогичный показатель по ДМС (6,7%) и теневому сектору (7,3%)», – уточнили в KPMG.
В нынешнем году число приемов врачей снизится еще больше – до 1,49 млрд, что на 1,6% ниже, чем в 2016 году. Этот фактор, помноженный на снижение доходов россиян, отразится на стоимостном объеме рынка: по прогнозам BusinesStat, темы прироста замедлятся и в 2017 году объем рынка достигнет 2,4 трлн рублей, что лишь на 2,9% выше аналогичного показателя 2016 года. Восстановление положительной динамики ожидается в 2018 году.
В KPMG предполагают, что этому может поспособствовать политика государства в отношении россиян, уклоняющихся от налогов. Перспектива ограничения доступа к медпомощи в системе ОМС может подтолкнуть таких людей к сегменту легальной коммерческой медицины или ДМС. Другой группой потенциальных клиентов российских клиник являются иностранные пациенты, поток которых со снижением курса рубля усилился. По словам министра здравоохранения РФ Вероники Скворцовой, в 2016 году на лечение в Россию приехали 13,5 тысячи иностранцев. Позитивно на объеме сегмента легальной коммерческой медицины могут сказаться и многочисленные телемедицинские проекты.
На реальных пациентов необходимо ориентироваться и страховым компаниям – операторам ДМС. «Драйвером роста для ДМС могут стать страхователи – физические лица, если для них появятся более привлекательные по цене предложения. Это касается, прежде всего, сотрудников предприятий среднего бизнеса, лишившихся полисов ДМС. Некоторые из таких пациентов перешли в сегмент ЛКМ или теневой сектор, затраты в котором традиционно ниже, чем в других сегментах, однако появление на рынке привлекательных программ ДМС может изменить их потребительское поведение», – считает Виктория Самсонова, руководитель практики по работе с компаниями в сфере здравоохранения и фармацевтики КПМГ в России и СНГ. За счет наращивания продаж программ ДМС среди физлиц страховщики пытаются вывести отрасль из стагнации уже давно. Правда, особенных успехов в этом пока не достигли – основной объем премий по ДМС по-прежнему обеспечивают корпоративные страхователи, и в последние два года этот показатель практически не изменился.
Выводы аналитиков подтверждают и результаты исследований Научно-исследовательского финансового института при Минфине, опубликованные в декабре 2016 и в январе 2017 годов. Общие расходы на здравоохранение в России составляют 5,6% ВВП, что значительно меньше, чем в других развитых странах (10% ВВП), при этом значительная доля приходится на так называемые частные расходы на медицину (прямые платежи пациентов за медуслуги и ДМС). В 2014 году они составили 37,4% от общих расходов на здравоохранение (прямые платежи граждан – 35,1%). В странах ОЭСР частные расходы на здравоохранение составляют примерно 27,3%, из которых 20,2% составляют прямые платежи. По рекомендациям ВОЗ, размер прямых платежей составляет 15–20%. Повышенные частные расходы на медицину в России, считают в НИФИ, прежде всего связаны с недостаточным госфинансированием системы здравоохранения.
В отчете «Прогноз расходов на здравоохранение в России до 2030 года» НИФИ предлагает два сценария дальнейшего финансирования здравоохранения: инерционный (общие расходы составят 5,8% ВВП) и форсированный (общие расходы составят 7,8% ВВП). Воплощение в жизнь первого сценария предполагает небольшой рост финансирования системы здравоохранения со стороны государства в течение нескольких лет, однако при этом россияне будут платить из своего кармана за медуслуги либо столько же, сколько в 2017 году, либо еще больше. При реализации второго сценария – значительном росте финансирования за счет системы ОМС и государства – расходы россиян на медицину сократятся до 25%. Автор отчета, советник директора НИФИ Николай Авксентьев отмечает, что с учетом текущей экономической обстановки в России, заложенных бюджетом ФОМС денежных средств, а также бюджетных прогнозов на плановый период 2017–2019 годов, государственных расходов на здравоохранение может не хватить даже на пессимистичный инерционный сценарий, поэтому рост трат пациентов на лечение неизбежен.
частная медицина, расходы на медуслуги, рынок медуслуг, коммерческая медицина, объем рынка, kpmg, businesstat, нифи, здравоохранение, аналитикаПоделиться в соц.сетях
vademec.ru
| Федеральный закон от 28 декабря 2016 г. N 472-ФЗ «О внесении изменений в Федеральный закон «Об обязательном медицинском страховании в Российской Федерации»Вносит изменения в: ФЗ от 29 ноября 2010 года N 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации» | До 31 декабря 2017 г. продлены сроки реализации региональных программ модернизации здравоохранения субъектов Федерации в целях завершения мероприятий по проектированию, строительству и вводу в эксплуатацию перинатальных центров. Кроме того, в 2017 г. продолжится осуществление единовременных компенсационных выплат медработникам в возрасте до 50 лет, имеющим высшее образование, прибывшим или переехавшим на работу в сельский населенный пункт, рабочий поселок либо поселок городского типа. Размер выплаты сохранен (1 млн руб.). На региональные органы власти возложен контроль за соблюдением условий осуществления вышеуказанных выплат медработникам. |
| Федеральный закон от 3 июля 2016 г. N 286-ФЗ «О внесении изменений в Федеральный закон «Об обязательном медицинском страховании в Российской Федерации» и отдельные законодательные акты Российской Федерации»Вносит изменения в: ФЗ от 29 ноября 2010 года N 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации» ФЗ от 12 января 1996 года N 7-ФЗ «О некоммерческих организациях» ФЗ от 3 ноября 2006 года N 174-ФЗ «Об автономных учреждениях» ФЗ от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» | Внесены изменения в Закон об обязательном медицинском страховании в России и отдельные законодательные акты России. Так, предусмотрен механизм финансового обеспечения высокотехнологичной медицинской помощи (ВМП) с 2017 г. с учетом возможности ФОМС напрямую финансировать федеральные медорганизации за оказание ими ВМП, не включенной в базовую программу ОМС. Обособленные целевые средства на обеспечение ВМП из бюджета ФОМС предоставляются ФГУ в виде субсидии на финансовое обеспечение выполнения госзадания, утвержденного федеральным органом исполнительной власти; бюджетам территориальных фондов ОМС в виде субсидий на софинансирование расходов, возникающих при оказании ВМП, не включенной в базовую программу ОМС. Порядок финансового обеспечения оказания ВМП, в т. ч. посредством предоставления субсидий бюджетам территориальных фондов, утверждается Правительством России. Предоставление бюджетам территориальных фондов ОМС субсидий на софинансирование расходов, возникающих при оказании ВМП, не включенной в базовую программу ОМС, осуществляется на основании соглашений, заключаемых ФФОМС, высшим исполнительным органом госвласти субъекта Федерации и уполномоченным федеральным органом исполнительной власти. Уполномоченный федеральный орган исполнительной власти утверждает порядок формирования перечня видов ВМП, который содержит в т. ч. методы лечения и источники финансового обеспечения ВМП. Также установлено, что страховая медицинская организация (СМО) исключается из реестра СМО на основании уведомления, направляемого ей территориальным фондом, не позднее следующего рабочего дня после дня расторжения договора о финансовом обеспечении ОМС. |
| Федеральный закон от 23 июня 2016 г. N 180-ФЗ «О биомедицинских клеточных продуктах» | Принят Закон о биомедицинских клеточных продуктах (БКП). Он предусматривает следующее. БКП — это комплекс, состоящий из клеточной линии (линий) и вспомогательных веществ либо из клеточной линии (линий) и вспомогательных веществ в сочетании с лекарствами и (или) медизделиями. Он предназначен для профилактики, диагностики и лечения заболеваний или состояний пациента, сохранения беременности и медицинской реабилитации. Клеточная линия — это стандартизованная популяция клеток одного типа с воспроизводимым клеточным составом, полученная путем изъятия из организма человека биологического материала с последующим культивированием клеток вне организма. Прописаны добровольность и безвозмездность донорства биологического материала, недопустимость его купли-продажи. Также недопустимы создание эмбриона человека в целях производства БКП, использование для разработки, производства и применения БКП биологического материала, полученного путем прерывания процесса развития эмбриона или плода человека или нарушения такого процесса. Предусмотрено лицензирование производства БКП. |
| Федеральный закон от 22 декабря 2014 г. N 429-ФЗ «О внесении изменений в Федеральный закон «Об обращении лекарственных средств»Вносит изменения в: ФЗ от 12 апреля 2010 года N 61-ФЗ «Об обращении лекарственных средств» | Вносятся изменения в ст. 29 Закона «Подтверждение государственной регистрации лекарственного препарата». |
| Постановление Правительства РФ от 19 декабря 2016 г. N 1403 «О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2017 год и на плановый период 2018 и 2019 годов» | Принята программа государственных гарантий бесплатного оказания гражданам медицинской помощи на 2017 г. и плановый период 2018-2019 гг. По сравнению с программой на 2016 г. она содержит ряд новых положений. Расширен перечень мероприятий, финансируемых за счет ассигнований федерального бюджета. В него включена закупка антивирусных лекарственных препаратов из числа ЖНВЛП для лечения лиц, инфицированных ВИЧ, в том числе в сочетании с вирусами гепатитов B и C, а также антибактериальных и противотуберкулезных лекарственных препаратов из числа ЖНВЛП для лечения больных туберкулезом с множественной лекарственной устойчивостью возбудителя. Предусмотрен новый способ оплаты медпомощи, оказываемой в стационарных условиях и в условиях дневного стационара. Оптимизированы нормативы объема медпомощи на 1 жителя. Средние нормативы финансовых затрат по видам и условиям оказания медпомощи проиндексированы на 4% по сравнению с 2016 г. Уточнены критерии доступности и качества медицинской помощи. |
| Постановление Правительства РФ от 10 декабря 2016 г. N 1335 «О внесении изменения в пункт 1 постановления Правительства Российской Федерации от 29 декабря 2008 г. N 1060» | С 32 873 тыс. до 45 605,3 тыс. рублей (в расчете на квартал) увеличен фонд оплаты труда работников ФФОМС (без персонала по охране и обслуживанию зданий). |
| Постановление Правительства РФ от 5 декабря 2016 г. N 1302 «Об утверждении Правил финансового обеспечения высокотехнологичной медицинской помощи, не включенной в базовую программу обязательного медицинского страхования, оказываемой гражданам Российской Федерации федеральными государственными учреждениями» | Установлено, как финансируется высокотехнологичная медпомощь, не включенная в базовую программу ОМС. Перечень видов такой помощи установлен в рамках программы госгарантий бесплатного оказания гражданам медпомощи на соответствующий финансовый год и плановый период. Рассматриваемая медпомощь оказывается федеральными бюджетными и автономными учреждениями, определенными Минздравом России, и финансируется за счет субсидий из ФФОМС. Средства выделяются учреждениям на финансовое обеспечение выполнения ими госзадания по оказанию высокотехнологичной медпомощи. Госзадание утверждается органом, осуществляющим функции и полномочия учредителя соответствующей медорганизации. Прописан порядок расчета размера предоставляемой субсидии. Не использованные в текущем финансовом году остатки средств используются учреждением в очередном финансовом году на те же цели. |
| Постановление Правительства РФ от 3 июня 2015 г. N 536 «О внесении изменений в некоторые акты Правительства Российской Федерации» | Скорректированы полномочия Росздравнадзора и Минздрава России. Речь идет об обращении лекарств. Минздрав России уполномочен утверждать порядок научного консультирования по вопросам доклинических, клинических исследований лекарственных препаратов, экспертизы качества, эффективности и безопасности, с проведением госрегистрации продукции. Речь также идет о перечне наименований лекарственных форм, о правилах формирования регистрационного досье на препарат. |
| Приказ Министерства здравоохранения РФ от 1 декабря 2016 г. N 917н «Об утверждении нормативов для расчета потребности в наркотических и психотропных лекарственных средствах, предназначенных для медицинского применения» | Запасы наркотических средств и психотропных веществ, которые зарегистрированы в России в качестве лекарств для медприменения, определяются юрлицами по установленным Минздравом России нормативам для расчета потребности в таких лекарствах. Определены такие нормативы для расчета потребности в отношении наркотических лекарств для медорганизаций, оказывающих следующие виды помощи: первичную медико-санитарную помощь и паллиативную помощь в амбулаторных условиях; специализированную, в т. ч. высокотехнологичную, скорую помощь и паллиативную помощь в стационарных условиях; скорую, в т. ч. скорую специализированную, помощь вне медорганизации. Нормативы для расчета потребности в психотропных лекарствах для медприменения определяются юрлицами путем расчета усредненных данных на основе отчетов об использовании наркотических средств и психотропных веществ за последние 3 года. Те и другие нормативы могут быть увеличены, но не более чем в 1,5 раза, по решению руководителя регионального органа исполнительной власти по охране здоровья либо руководителя юрлица соответственно. |
| Приказ Министерства здравоохранения РФ от 28 ноября 2016 г. N 908н «О внесении изменений в типовую форму контракта с иностранной организацией на оказание услуг, связанных с лечением гражданина Российской Федерации за пределами территории Российской Федерации, утвержденную приказом Министерства здравоохранения Российской Федерации от 20 января 2014 г. N 29н» | Минздрав России может заключить контракт с иностранной организацией на лечение гражданина за рубежом за счет федеральных бюджетных ассигнований. Скорректирована типовая форма такого контракта. Поправки обусловлены тем, что с 1 января 2017 г. при заключении данного контракта провести госзакупку можно будет только у единственного поставщика (подрядчика, исполнителя). Необходимо в т. ч. отражать виды услуг. Срок их оказания проставляется самостоятельно. В новой редакции изложена форма сметы расходов. |
| Приказ Федеральной службы государственной статистики от 8 сентября 2016 г. N 487 «О внесении изменений в статистический инструментарий для организации Министерством здравоохранения Российской Федерации федерального статистического наблюдения в сфере охраны здоровья, утвержденный приказом Росстата от 24 августа 2016 г. N 445» | Скорректирован порядок заполнения формы федерального статнаблюдения N 62 «Сведения о ресурсном обеспечении и оказании медицинской помощи населению». Изменения внесены в Раздел VII. Платные медицинские услуги (таблица 7000). Поправки вводятся с отчета за 2016 г. |
| Приказ Министерства здравоохранения РФ от 7 сентября 2016 г. N 682н «Об утверждении формы документа, содержащего результаты мониторинга эффективности и безопасности лекарственного препарата для медицинского применения, проводимого держателем или владельцем регистрационного удостоверения лекарственного препарата либо уполномоченным им юридическим лицом» | С 1 января 2017 г. к заявлению о подтверждении госрегистрации лекарственного препарата для медприменения необходимо приложить документы, содержащие результаты мониторинга не только его безопасности, но и эффективности. Мониторинг проводится держателем или владельцем регистрационного удостоверения лекарственного препарата либо уполномоченным ими юрлицом. Установлена новая форма документа, содержащего результаты такого мониторинга. |
| Приказ Министерства здравоохранения РФ от 30 июня 2016 г. N 441н «О порядке проведения медицинского освидетельствования на наличие медицинских противопоказаний к владению оружием и химико-токсикологических исследований наличия в организме человека наркотических средств, психотропных веществ и их метаболитов» | С 1 января 2017 г. вводятся в действие формы N 002-О/у «Медицинское заключение об отсутствии медицинских противопоказаний к владению оружием» и N 003-О/у «Медицинское заключение об отсутствии в организме человека наркотических средств, психотропных веществ и их метаболитов», а также Порядок проведения медицинского освидетельствования на наличие медицинских противопоказаний к владению оружием и химико-токсикологических исследований наличия в организме человека наркотических средств, психотропных веществ и их метаболитов. Освидетельствование проводится в организациях независимо от организационно-правовой формы. Осмотр врачом-психиатром осуществляется в медорганизации государственной или муниципальной систем здравоохранения. Химико-токсикологические исследования проводятся в наркологических диспансерах (наркологических больницах). Во всех случаях необходима соответствующая лицензия. Все осмотры осуществляются за счет средств граждан. Медзаключение для получения лицензии на приобретение оружия действует 1 год со дня его выдачи. |
| Приказ Министерства здравоохранения РФ от 21 апреля 2016 г. N 254н «О внесении изменений в приказ Министерства здравоохранения Российской Федерации от 20 декабря 2012 г. N 1175н «Об утверждении порядка назначения и выписывания лекарственных препаратов, а также форм рецептурных бланков на лекарственные препараты, порядка оформления указанных бланков, их учета и хранения» и приложение N 2 к приказу Министерства здравоохранения Российской Федерации от 1 августа 2012 г. N 54н «Об утверждении формы бланков рецептов, содержащих назначение наркотических средств или психотропных веществ, порядка их изготовления, распределения, регистрации, учета и хранения, а также правил оформления» | Минздрав России изменил порядок назначения и выписывания лекарственных препаратов. Изменения коснулись некоторых форм рецептурных бланков. А именно, с 1 января 2017 года изменения коснулись п. 9 Приложения N 2 «Рекомендованное количество отдельных лекарственных препаратов для выписывания на один рецепт». |
| Приказ Министерства здравоохранения РФ от 25 февраля 2016 г. N 127н «Об утверждении сроков и этапов аккредитации специалистов, а также категорий лиц, имеющих медицинское, фармацевтическое или иное образование и подлежащих аккредитации специалистов» | Утверждены сроки и этапы аккредитации специалистов, а также категорий лиц, имеющих медицинское, фармацевтическое или иное образование, и подлежащих аккредитации специалистов. Ее проводит департамент медицинского образования и кадровой политики в здравоохранении Минздрава России. Так, на первом этапе перехода с 1 января 2016 г. аккредитация проходит у лиц, получивших после указанной даты высшее образование по специальностям «Стоматология» и «Фармация». На втором этапе аккредитацию пройдут те, кто закончит обучение после 1 января 2017 г. в области «Здравоохранение и медицинские науки» (уровень специалитета). Указаны лица, которые пройдут аккредитацию на 3 и 4 этапах (с 1 января 2018 г. и 2021 г.). |
info-effect.ru
15 главных медицинских новшеств 2017 года
Наука всегда поражает своими новыми открытиями, превращая вещи, о которых можно было только мечтать, в настоящие рабочие изобретения, которые мы, в свою очередь, часто принимаем за должное в мире бешеного ритма. В особенности медицина, которая развивается с такой скоростью, что некоторые из тех вещей, которые мы привыкли видеть в фантастических фильмах, скоро найдут свой путь к системе здравоохранения. Все эти инновации могут изменить лицо индустрии здравоохранения и жизни миллионов людей.
От трансплантатов человеческой головы и ловушек для рака к новым путям лечения депрессии, все эти медицинские изменения станут реальностью в 2017. Если какие-то из новшеств кажутся бредом, вспомните, что однажды видеосвязь, смартфоны и космические путешествия были лишь на страницах фантастических книг.
К следующему году медицинские чудеса будут не только возможны, но и успешны. Человеческое здоровье может быть безвозвратно изменено. А теперь посмотрите на 15 медицинских инноваций 2017 года и придите к выводу, почему каждая сделает огромный скачок в медицинской истории. Также обратите внимание на статью 10 сайтов для вашего здоровья.
15. Быстрое здравоохранение с совместимыми ресурсами
 Многие департаменты и компании по страхованию здоровья по всему миру находятся под огромным давлением уже много лет. Некоторые из них уже близки к закрытию из-за бессмысленно усложненной системы. В результате, пациенты испытывают мучительные задержки, когда дело касается выплаты медицинских счетов или обычной записи на прием к доктору.
Многие департаменты и компании по страхованию здоровья по всему миру находятся под огромным давлением уже много лет. Некоторые из них уже близки к закрытию из-за бессмысленно усложненной системы. В результате, пациенты испытывают мучительные задержки, когда дело касается выплаты медицинских счетов или обычной записи на прием к доктору.
Благодаря БЗСР, система здравоохранения будет функционировать гораздо легче. БЗСР будет действовать как переводчик между двумя системами медицинского обслуживания. Это поможет упростить процесс возврата клинических данных. Почему же это настолько революционно? Потому что больше данных, спасающих жизни, смогут совместно использоваться разными департаментами, а это значит, что будет спасено больше жизней. Возможно, вас заинтересует статья 10 мифов о гомеопатии.
14. Беспроводной мониторинг здоровья
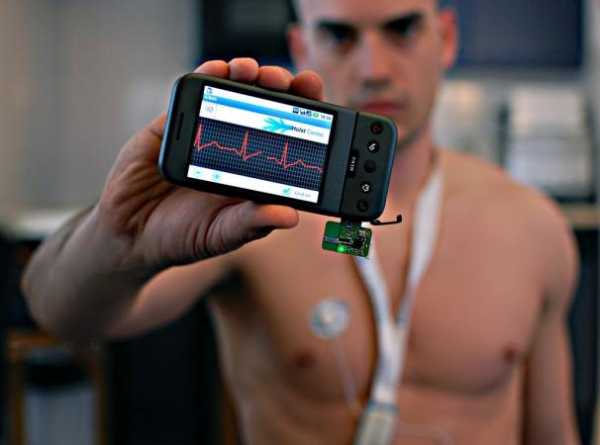 Умные часы могут отслеживать уровень физической формы и помогают оставаться в форме. Но что насчет техники, которую вы можете везде носить с собой, которая, к тому же, может спасти жизнь? В 2013 году команда швейцарских биологов разработала имплантируемый девайс, который может следить за веществами в крови и посылать эти данные на телефон. Исследователи надеются, что девайс будет готов к продаже к 2017 году.
Умные часы могут отслеживать уровень физической формы и помогают оставаться в форме. Но что насчет техники, которую вы можете везде носить с собой, которая, к тому же, может спасти жизнь? В 2013 году команда швейцарских биологов разработала имплантируемый девайс, который может следить за веществами в крови и посылать эти данные на телефон. Исследователи надеются, что девайс будет готов к продаже к 2017 году.
Устройство 14 мм в длину, а его поверхность частично покрыта ферментом, который сможет обнаруживать такие химические элементы как глюкоза и лактат. В сущности, эта штука может отслеживать здоровье в режиме реального времени и, возможно, будет способна предупредить пациента о сердечном приступе за несколько часов. Несмотря на то, что девайс находится на стадии разработки, потенциал этой мини-лаборатории потрясающий.
13. Улучшенная автомобильная безопасность и модели без водителей
 Если идея машин без водителя пугает, подумайте об ужасной статистике, включающей машины с водителем за рулем. Более 38 000 машин, попадающих в аварии каждый год, несут в себе смертельные случаи или оставляют людей инвалидами.
Если идея машин без водителя пугает, подумайте об ужасной статистике, включающей машины с водителем за рулем. Более 38 000 машин, попадающих в аварии каждый год, несут в себе смертельные случаи или оставляют людей инвалидами.
К счастью, автомобильная безопасность становится умнее каждый день. Будут ли машины без водителей, или нет, одно известно точно – четырехколесный друг будет заботиться о вашей безопасности. Такие автоматические функции как сенсоры предупреждения столкновения, более мягкий круиз-контроль и устройства анти-сон найдут свое место в машинах, выпускаемых в 2017. Медленно, но верно, технология безопасности нацеливается на избавление от человеческого фактора во время вождения.
12. Регенерация зубов
 К 2017 году гниющие и выпадающие зубы можно будет регенерировать. Группа японских цитологов из Университета Токио продемонстрировала регенерацию зуба мыши, и теперь они считают, что с помощью дальнейших исследований, эта технология будет доступна и для людей.
К 2017 году гниющие и выпадающие зубы можно будет регенерировать. Группа японских цитологов из Университета Токио продемонстрировала регенерацию зуба мыши, и теперь они считают, что с помощью дальнейших исследований, эта технология будет доступна и для людей.
Использовав комбинацию стволовых клеток и определенных зубных зачатков мышиных эмбрионов, команде успешно удалось вырастить новый зуб на челюсти мыши за 36 дней, с корнями, пульпами и внешним слоем эмали – прямо как настоящий! Как только процедура будет доступна, она обойдется в немалую сумму.
11. Микробиом
 ЖКТ является домом для триллионов бактерий, которые создают создают сообщество, называемое микробиомом. Что здесь одновременно страшное и великолепное так это то, что эти микробы могут выпускать химикаты в тело, которые мешают перевариванию пищи, реакции на лекарства или помогают распространиться заболеваниям.
ЖКТ является домом для триллионов бактерий, которые создают создают сообщество, называемое микробиомом. Что здесь одновременно страшное и великолепное так это то, что эти микробы могут выпускать химикаты в тело, которые мешают перевариванию пищи, реакции на лекарства или помогают распространиться заболеваниям.
К счастью, в последние годы исследователи и биотехнические компании искали пути для контроля над поведением микробов, чтобы убедиться, что те борются за человеческое здоровье, а не против него. Развитие новых диагностик и продуктов с пробиотиками может предотвратить опасный микробный дисбаланс в 2017. Возможно, вас заинтересует статья 10 пробиотиков для потери веса.
10. Лекарства от диабета для сокращения болезней сердца
 Десятилетиями диабет был важнейшей проблемой. Люди с диабетом в два раза чаще имеют болезни сердца или страдают от инсульта, чем те, у кого его нет. Однако, благодаря лекарствам, у пациентов есть больший шанс на долгую, здоровую жизнь с диабетом.
Десятилетиями диабет был важнейшей проблемой. Люди с диабетом в два раза чаще имеют болезни сердца или страдают от инсульта, чем те, у кого его нет. Однако, благодаря лекарствам, у пациентов есть больший шанс на долгую, здоровую жизнь с диабетом.
Испытания двух новых лекарств, Эмпаглифлозина и Лираглутида, показали значительное уменьшение осложнений, связанных с сердцем, которые сопровождают диабет, а также уменьшение числа смертей. И это только начало. Эти позитивные результаты оставили у экспертов надежду на то, что в 2017 году произойдет большое продвижение в лечении диабета. Также обратите внимание на статью 10 интересных фактов о диабете.
9. Жидкая биопсия, которая ищет рак
 Обычно, для того чтобы обнаружить раковые клетки в теле, используется биопсия, которая включает сбор большого количества ткани пациента. К счастью, менее болезненная и дорогая форма биопсии уже на подходе. Жидкая биопсия – тест крови, который покажет признаки раковой ДНК.
Обычно, для того чтобы обнаружить раковые клетки в теле, используется биопсия, которая включает сбор большого количества ткани пациента. К счастью, менее болезненная и дорогая форма биопсии уже на подходе. Жидкая биопсия – тест крови, который покажет признаки раковой ДНК.
Этот невероятный скачок означает, что вскоре рак может быть обнаружен через спинно-мозговую жидкость, жидкости тела, и даже урину. Новые тестирования будут проводиться в следующем году. С подобными достижениями не так уж и трудно представить мир без рака.
8. Терапия химерным антигенным рецептором Т-лимфоцитов от лейкемии
 Химерный антигенный рецептор – форма клеточной иммунотерапии. Она означает невероятный прорыв для больных лейкемией. Терапия включает удаление Т-лимфоцитов и их генетическое изменение для того, чтобы найти и уничтожить раковые клетки.
Химерный антигенный рецептор – форма клеточной иммунотерапии. Она означает невероятный прорыв для больных лейкемией. Терапия включает удаление Т-лимфоцитов и их генетическое изменение для того, чтобы найти и уничтожить раковые клетки.
Как только раковые клетки уничтожены, Т-лимфоциты остаются в теле для предотвращения рецидива. Это уникальное лечение может положить конец химиотерапии в будущем и, возможно, даже сможет лечить поздние стадии лейкемии.
7. Биорассасывающиеся стенты
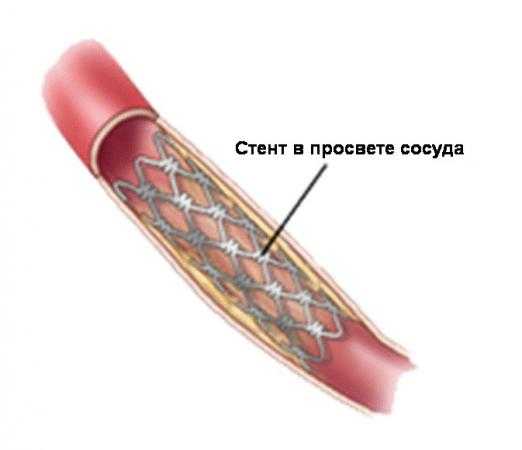 600 000 пациентам вживляются металлические стенты для лечения закупорки коронарной артерии. После расширения артерии, стенты навсегда остаются в теле. В редких случаях они могут стать причиной тромбов, иронично разрушая весь смысл самого стента.
600 000 пациентам вживляются металлические стенты для лечения закупорки коронарной артерии. После расширения артерии, стенты навсегда остаются в теле. В редких случаях они могут стать причиной тромбов, иронично разрушая весь смысл самого стента.
К счастью, новый саморастворяющийся стент позволит пациентам меньше полагаться на лекарства от закупорки. Этот новый стент создан из натурально расстворяющегося полимера. Он расширяет артерии как и обычные стенты, но остается в теле в течение двух лет, после чего поглощается внутренними процессами.
6. Лечение депрессии кетамином
 Даже в 2016 мы знаем не так много о депрессии и различных эффектах на людей, что делает ее еще более тяжелым заболеванием. Треть пациентов не реагирует на традиционные лекарства, чему является причиной недостаток исследования и развития, а это стоит жизней.
Даже в 2016 мы знаем не так много о депрессии и различных эффектах на людей, что делает ее еще более тяжелым заболеванием. Треть пациентов не реагирует на традиционные лекарства, чему является причиной недостаток исследования и развития, а это стоит жизней.
Однако, луч надежды существует в форме кетамина. В прошлом известный как «тусовочный» наркотик, кетамин содержит свойства, которые нацелены на сдерживание НМДА-рецепторов в нервных клетках. Эти рецепторы крайне отзывчивы к симптомам депрессии. Исследования уже показали, что 70% пациентов со стойкой к лекарствам депрессией заметили улучшения в симптомах через 24 часа.
Такие успешные эффекты кетамина на пациентов уже подтолкнули к развитию других лекарств, нацеленных на НМДА для увеличения доступности более эффективного лечения депрессии в 2017 году.
5. Самостоятельное тестирование ВПЧ
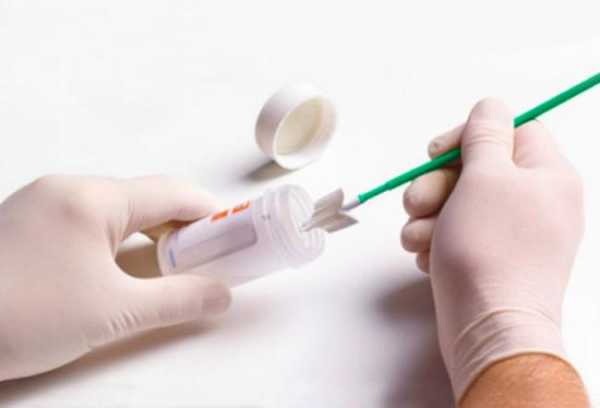 ВПЧ ответственен за 99% случаев рака шейки матки. И беспокоит здесь то, что многие женщины во всем мире могут находиться в риске смерти от рака шейки матки даже без возможности провести диагностику.
ВПЧ ответственен за 99% случаев рака шейки матки. И беспокоит здесь то, что многие женщины во всем мире могут находиться в риске смерти от рака шейки матки даже без возможности провести диагностику.
В настоящий момент предотвращение и лечение ВПЧ ограничены для женщин с доступом к ВПЧ-тестированию и вакцинам, оставляя женщин в полном неведении, когда дело касается выявления опасного вируса. К счастью, ученые планируют увеличить уровень спокойствия для женщин в 2017. Самостоятельное тестирование ВПЧ позволит пациентам отправлять образцы в лабораторию.
4. 3D-пособия в хирургии
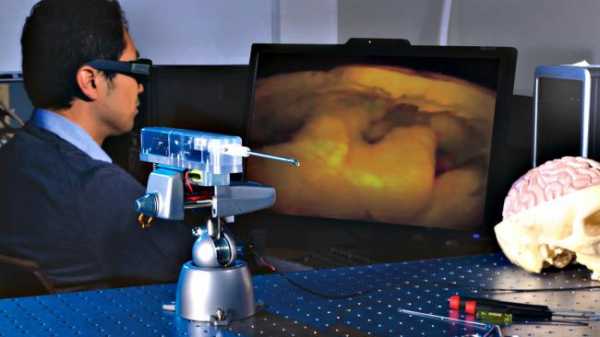 Хирургия невероятно сложна и в лучшие времена, но для глазных хирургов в и нейрохирургов все еще сложнее, ведь их работа рассчитана по минутам. В этих случаях внимание к деталям является вопросом жизни и смерти. Многие хирурги должны исполнять ювелирную работу часами, наклонив голову, глядя в микроскоп, что держит в постоянном напряжении спину и шею.
Хирургия невероятно сложна и в лучшие времена, но для глазных хирургов в и нейрохирургов все еще сложнее, ведь их работа рассчитана по минутам. В этих случаях внимание к деталям является вопросом жизни и смерти. Многие хирурги должны исполнять ювелирную работу часами, наклонив голову, глядя в микроскоп, что держит в постоянном напряжении спину и шею.
Такой подход к работе не продуктивен как для хирурга, так и для пациента. Вот почему были разработаны новые 3D-камеры. Они помогают хирургам и их коллегам во время сложных операций. Эти 3D-камеры создают голографические анатомические пособия, которые позволяют хирургам работать более комфортно. Риши Сингх, хирург из Кливлендского института микрохирургии глаза работает с новой технологией уже 6 месяцев. Он отмечает, что это расширяет поле зрения и обеспечивает больший комфорт. Зная, что хирург находится в комфорте, сам пациент будет чувствовать себя увереннее.
3. Вакцина от ВИЧ
 Между 1983 (когда ВИЧ описали впервые) и 2010, ВИЧ/СПИД вирус забрал жизни более 35 миллионов людей по всему миру. Многие люди живут с этим вирусом. Работающая вакцина от ВИЧ рассматривается как святой Грааль. Продолжительные тестирования вакцины, которые появились в 2012, к счастью, ведут все ближе к этому самому святому Граалю.
Между 1983 (когда ВИЧ описали впервые) и 2010, ВИЧ/СПИД вирус забрал жизни более 35 миллионов людей по всему миру. Многие люди живут с этим вирусом. Работающая вакцина от ВИЧ рассматривается как святой Грааль. Продолжительные тестирования вакцины, которые появились в 2012, к счастью, ведут все ближе к этому самому святому Граалю.
Вакцина 2012, известная как SAV001, прошла успешные испытания на подопытных животных и теперь начала фазу тестирования на человеке в Канаде. Вакцина вводилась женщинам и мужчинам от 18 до 50 с положительными результатами. Пациенты не испытали никаких побочных эффектов или реакций на инъекции и даже показали увеличение иммунитета. Вакцина имела положительные результаты на 2 и 3 фазах. Есть надежда, что она будет коммерчески доступна в 2017.
2. Лечение рака простаты с помощью ФУВИ
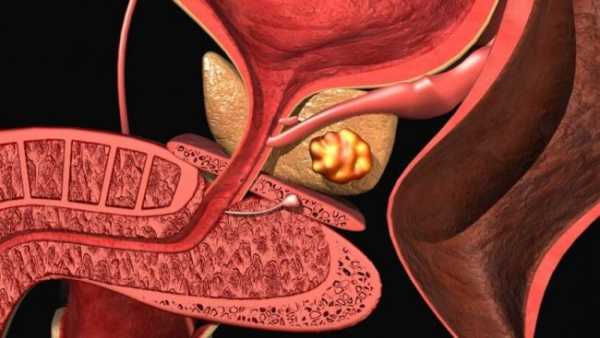 Рак простаты является второй причиной мужской смертности, относящейся к раку, у мужчин в возрасте за 50. Что делает рак простаты смертельным, так это то, что он очень быстро распространяется на другие части тела, включая кости и лимфоузлы.
Рак простаты является второй причиной мужской смертности, относящейся к раку, у мужчин в возрасте за 50. Что делает рак простаты смертельным, так это то, что он очень быстро распространяется на другие части тела, включая кости и лимфоузлы.
К счастью, выживаемость от рака простаты увеличивается, благодаря новым эффективным формам лечения. ФУВИ использовали в исследовании 2012 года, в котором раковые клетки были убиты, а 95% участников излечились через 12 месяцев. ФУВИ целится на раковые клетки размером с рисовую крупинку и нагревает их до 80-90 градусов. Это эффективно убивает раковые клетки в одном месте, не повреждая здоровые ткани, находящиеся рядом.
С того момента было проведено еще больше тестирований со схожими успешными результатами. Такое лечение планируют предлагать в 2017 году по всему миру, потенциально спасая жизни тысяч мужчин каждый год.
1. Трансплантация человеческой головы
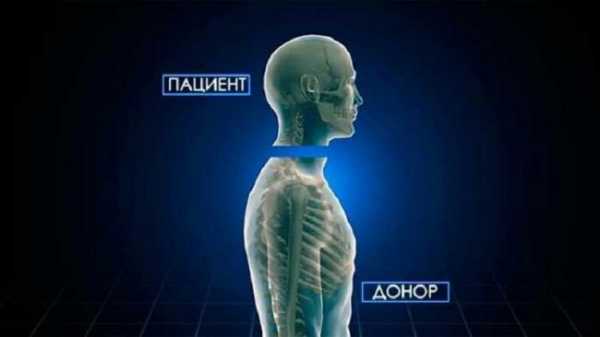 Вы слышали о трансплантации волос и лица. Теперь амбициозный итальянский хирург хочет попытаться произвести первую трансплантацию человеческой головы. У Серджио Канаверо даже есть доброволец для невероятно рискованной и сложной процедуры, 31-летний русский мужчина Валерий Спиридонов, страдающий мышечной дистрофией и прикованный к инвалидной коляске всю свою жизнь.
Вы слышали о трансплантации волос и лица. Теперь амбициозный итальянский хирург хочет попытаться произвести первую трансплантацию человеческой головы. У Серджио Канаверо даже есть доброволец для невероятно рискованной и сложной процедуры, 31-летний русский мужчина Валерий Спиридонов, страдающий мышечной дистрофией и прикованный к инвалидной коляске всю свою жизнь.
Операция, бьющая все рекорды, будет проведена в декабре 2017. Процедура задействует 150 человек медицинского персонала и займет около 36 часов, во время которых голова и тело донора будут заморожены до -15 градусов, чтобы предотвратить смерть клеток.
Из-за плохого состояния жизни и ограниченной продолжительности жизни, Спиридонов считает риск оправданным. Давайте надеяться, что доктор Канаверо сможет все провернуть… (и правильно все соединить снова).
Рекомендуем посмотреть:
В каком направлении движется сейчас медицинская наука и какие задачи ей предстоит решить? Новейшие разработки, нацеленные на борьбу с болезнями и улучшение существующих методов лечения заболеваний.
batop.ru
Эксперты предсказали сокращение числа больниц до уровня 1913 года :: Общество :: РБК
Оптимизация здравоохранения привела к массовому закрытию больниц и падению качества медицинской помощи в России, утверждают эксперты. К 2021–2022 годам страна по количеству больниц может достигнуть уровня Российской империи

Фото: Владимир Смирнов / ТАСС
Больницы Российской империи
В 2000–2015 годах количество больниц в России сократилось в два раза, с 10,7 тыс. до 5,4 тыс., подсчитали эксперты Центра экономических и политических реформ (ЦЭПР) на основании данных Росстата (копия исследования ЦЭПРа есть в распоряжении РБК.) В своем докладе «Здравоохранение. Оптимизация российской системы здравоохранения в действии» специалисты отмечают, что, если власти продолжат закрывать больницы такими темпами (353 в год), к 2021–2022 годам количество медучреждений в стране достигнет 3 тыс., то есть уровня Российской империи в 1913 году.
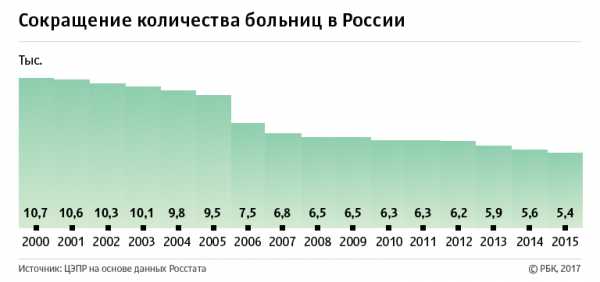
Реформа здравоохранения началась в 2010 году, когда был принят закон об обязательном медицинском страховании, напомнил РБК директор НИИ организации здравоохранения при департаменте здравоохранения Москвы Давид Мелик-Гусейнов. Она заключалась в оптимизации расходов за счет закрытия неэффективных больниц и расширения использования высокотехнологичных медучреждений. Авторы доклада объяснили, что взяли 15 лет как период, когда у власти был Владимир Путин, включая его премьерский срок. Кроме того, активное реформирование и оптимизация здравоохранения начались еще в 2003–2005 годах, что видно из статистики по количеству больниц и поликлиник.
Вслед за больницами за 15 лет сократилось и количество больничных коек — в среднем на 27,5%, до 1,2 млн, подсчитали в ЦЭПРе. В сельской местности сокращение мест заметнее — почти на 40%. Эти данные подтверждает директор фонда независимого мониторинга «Здоровье» Эдуард Гаврилов. По его словам, только с 2013 года мест в больницах стало меньше на 100 тыс.
Количество больниц и коек уменьшается, соглашается Мелик-Гусейнов, но эти цифры нельзя увязывать с доступностью медицинской помощи и качеством лечения пациентов. Главный показатель — количество госпитализаций и оно растет, указывает он. Например, в Москве в 2016 году выписалось на 96 тыс. человек больше, чем в 2015 году. Это значит, что, хотя мест становится меньше, используются они эффективнее. Каждая койка должна быть загружена на 85–90%, подчеркивает эксперт: если она простаивает, от нее необходимо избавиться.
Маневр не в пользу поликлиник
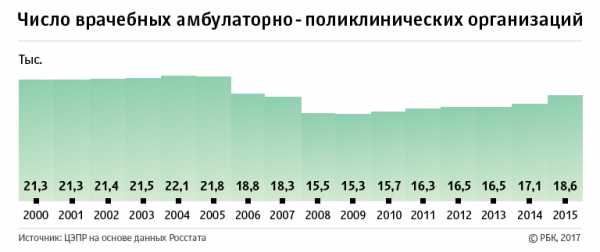
Тенденцию к уменьшению количества больниц и коек можно было бы оправдать перераспределением ресурсов на уровень поликлиник, указывают в ЦЭПРе, но в России закрываются и они. Их число за период 2000–2015 годов сократилось на 12,7%, до 18,6 тыс. учреждений, а нагрузка возросла с 166 человек в день в 2000 году до 208. «Декларируемого маневра по переносу нагрузки и ресурсов с больниц на поликлиники так и не произошло — ситуация осложнилась в области как стационарного, так и амбулаторного лечения», — делают вывод авторы доклада.
В своем докладе ЦЭПР ссылается и на результаты проверки оптимизации здравоохранения Счетной палатой, по итогам которой эксперты пришли к выводу, что реформа привела к снижению доступности услуг. Как замечают в ЦЭПРе, за 2000–2015 годы увеличилась заболеваемость населения: осложнения при беременности и родах увеличились на 39,1%, выявленные новообразования — на 35,7%, заболевания системы кровообращения — на 82,5%. Доступность медицинской помощи в регионах эксперты проверили лично. Авторы доклада попробовали записаться к терапевту в небольшом российском городе, например в Рыбинске Ярославской области. Если бы они были настоящими пациентами, приема врача им пришлось бы ждать 21 день. Кроме того, указывают эксперты, в больницах нет ряда лекарств — анальгина, феназепама, аскорбиновой кислоты и т.д.
Нельзя ориентироваться на данные по заболеваемости населения как на показатели ухудшения состояния здравоохранения в России, уверен Мелик-Гусейнов. Он обращает внимание, что речь идет не о заболеваемости вообще, а о диагностировании. И тот факт, что выявляемость растет, — это хорошо.
Деньги на уровне фастфуда
Отсутствие лекарств в больницах отражает другую проблему в российском здравоохранении — его недофинансированность, пишут эксперты. Правительство постоянно заявляет о росте расходов на здравоохранение, но с учетом инфляции они, наоборот, падают. ЦЭПР ссылается на анализ бюджета Федерального фонда обязательного медицинского страхования. Эксперты подсчитали, что реальные расходы в 2017 году снизятся на 6% в сопоставимых с 2015 годом ценах.
Обратили внимание авторы доклада и на оплату труда медперсонала. За час работы врач с учетом всех переработок получает 140 руб., а медработники среднего и младшего звена — 82 и 72 руб. соответственно. «Оплата труда врача в час сравнима, например, с часовой ставкой рядового сотрудника сети фастфуда «Макдоналдс» (около 138 руб.). Администратор кафе данной сети получает уже порядка 160 руб. в час, то есть больше квалифицированного врача с высшим образованием», — замечают в ЦЭПРе. По результатам опроса фонда «Здоровье», проведенного среди 7,5 тыс. врачей из 84 регионов России в феврале 2017 года, около половины медиков зарабатывают на одну ставку менее 20 тыс. руб. в месяц, рассказал РБК Гаврилов.
Тарифы ОМС не покрывают реальных затрат на оказание медицинской помощи, указывают в ЦЭПРе. Например, базовый анализ крови стоит около 300 руб., тогда как по ОМС поликлиники получают за него в среднем 70–100 руб. Из-за этого растет объем платных услуг: так, с 2005 по 2014 год он увеличился с 109,8 млрд до 474,4 млрд руб.
Сама система страховой медицины неэффективна в России, резюмируют авторы доклада. С учетом протяженной и малонаселенной территории нельзя привязывать деньги к числу пациентов — это приводит к недофинансированию и «неизбежной деградации медицины в небольших городах и на селе». «Необходимо ставить вопрос о реформе страховой медицины с частичным возвращением к действовавшим ранее в СССР принципам формирования и финансирования медицинской сети», — делают вывод эксперты.
РБК ожидает ответа от Министерства здравоохранения.
www.rbc.ru